——中日白内障围术期感染防治
专题会纪要
编者按:
近日,第17届全国白内障及
人工晶状体学术会议在西安盛大
召开。时隔八年,重回古都,白
内障学组建设及会议规模都有了
飞跃的发展,会议形式和内容亮
点层出不穷。此次会议邀请了数
十位国内外知名眼科专家前来进
行学术交流,分享最前沿的学术
成果。在今日上午由参天公司支
持的“中日白内障围手术期感染
防治专题会”上,来自日本的眼科
专家与国内眼科同仁汇聚一堂,
就白内障的感染防治这一热点问
题进行了深入的交流和探讨。

本次专题会由大会主席姚克教授
以及复旦大学附属眼耳鼻喉科医
院的卢奕教授主持。姚克教授在
会议开始时讲到,白内障围手术
期感染的防治一直是眼科领域的
热点话题,白内障术后一旦发生
眼内炎将会对视功能带来严重危
害。本次专题会议特别邀请了日
本筑波大学眼科的大鹿哲郎教授
出席会议并发表精彩演讲,复旦
大学附属眼耳鼻喉科医院的蒋永
祥医生、中国医科大学眼科医院
的马立威医生及浙江大学医学院
附属第二医院眼科中心的朱亚楠
医生分别进行了白内障术后眼内
炎诊治的病例分享。
大鹿哲郎教授结合最新研究进展,
精辟地讲述了白内障术后眼内炎
的预防及应对思路和关键点,蒋
永祥、马立威及朱亚楠医生分享
了精彩的眼内炎诊治病例:蒋永
祥教授对一例白内障术后慢性眼
内炎循序渐进的诊疗过程和思路
进行了精彩的讲解和分析;马立
威教授分享了一例钝挫伤后眼内
炎病例的病因分析和诊疗过程;
朱亚楠医生通过对3例同时发生
的白内障术后急性眼内炎诊治过
程、预后及感染源的分析,强调
了重视共识的重要性。
大鹿哲郎教授——白内障术后眼
内炎的预防及应对

日本白内障学会主席大鹿哲郎教
授讲到,眼内炎的预防至关重要,
而应对眼内炎的措施应当简单可
行并且对眼毒性最小。白内障手
术导致眼内炎有3个步骤:首先
是手术区域存在细菌,然后是细
菌通过手术切口进入前房,最后
是细菌进入玻璃体腔导致眼内炎
的发生。根据这3个步骤,应采
取相对应的预防措施。
首先应减少手术部位的细菌以预
防白内障术后眼内炎。一项多中
心研究比较了三种用药方案——
术前使用氟喹诺酮(左氧氟沙星)
滴眼液3天、1天或1小时,结果证
明术前氟喹诺酮(左氧氟沙星)
滴眼液使用3天的用药方案使手
术开始时术野细菌检出率显著降
低[1] 。另外,左氧氟沙星有广
谱抗菌作用,且不含防腐剂,对
眼组织毒性低,为很好的预防眼
内炎的药物措施,可减少手术部
位的细菌量。但大鹿哲郎教授建
议术前使用抗生素不应超过3天,
以避免造成细菌耐药性。
其次,通过减少术中和术后进入
眼内的细菌数量预防白内障术后
眼内炎。研究显示,白内障手术
结束时,6.6%~46%前房检测
出有细菌[2-5] 。而ESCRS做的
研究证明了前房注射抗生素可有
效降低眼内炎风险[6] ,此研究中
使用头孢呋辛稀释后注入前房。
但此方法在药物准备过程中存在
稀释浓度错误及污染的风险,而
使用氟喹诺酮类滴眼液可以避免
这些风险。左氧氟沙星被证明为
氟喹诺酮类药物中最安全、对角
膜内皮细胞及视网膜内皮细胞毒
性最小的药物[7-8] 。可使用0.5%
左氧氟沙星BBS十倍稀释,在水
分离及手术结束时注入前房。
大鹿哲郎教授总结到,关于眼内
炎的应对早期发现是关键,而紧
密的监控和正确的治疗很重要:
对于可疑眼内炎眼底可窥见的患
者应行玻璃体取样和玻璃体抗生
素治疗;而对于可疑眼内炎眼底
不可见者应行玻璃体切除术治疗。
黄沙百战穿金甲 不破楼兰终不还
——外伤性白内障术后慢性眼内
炎诊治一例

复旦大学附属眼耳鼻喉科医院
蒋永祥医生
复旦大学附属眼耳鼻喉科医院蒋
永祥医生汇报的是一例外伤性白
内障术后慢性眼内炎病例。该病
例为一例46岁的男性患者,12年
前左眼因鞭炮爆炸伤导致外伤性
白内障、角膜层间异物,后于1
年前在外院行左眼超声乳化白内
障吸除联合人工晶状体(IOL)
植入术,3月前左眼因后发性白
内障行YAG激光后囊切开术。另
外,患者有糖尿病史5年。本次
因“左眼红痛3天伴视物模糊5天”
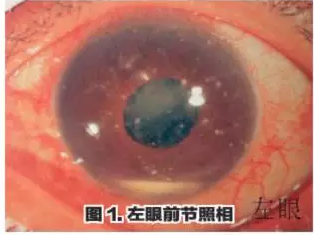
入院,入院体检(图1)发现左
眼因鞭炮伤导致角膜基质层大量
细小异物,视力为眼前手动,结
膜混合充血,前房下方积脓,瞳
孔后粘连,IOL前可见渗出膜,
眼底窥不清。
蒋医生分析患者左眼病情,认为
细菌入侵左眼,攻破了机体的固
有和适应性免疫防线,导致眼内
炎发生。B超检查显示左眼玻璃
体中后段中大量点状回声,后极
球壁带状回声,后极视网膜水肿
可能。初步诊断为“左眼慢性眼内
炎、左眼外伤性白内障超声乳化
白内障吸除联合IOL植入术后、
左眼YAG激光后囊切开术后、
左眼爆炸伤后”。予以左眼左氧
氟沙星滴眼液(可乐必妥®)
每2小时一次,醋酸泼尼松龙滴
眼液每日3次;阿托品滴眼液每
日3次。入院当日急诊局麻下行
左眼玻璃体切除联合玻璃体腔注
药术(去甲万古霉素0.8 mg/0.1
ml+头孢他啶2.25 mg/0.1 ml),
并且手术中抽取前房水和玻璃体
液做细菌+真菌涂片,送检标本
进行微生物培养和药敏检测。术
后给予患者全身头孢他啶2 g和地
塞米松5 mg静滴。
手术标本涂片结果均未发现细菌
或真菌。术后1天前房积脓吸收,
但是眼前节炎症并未明显改善,
结膜充血伴角膜水肿,IOL前渗
出膜仍存在,复查B超提示左眼
玻璃体全段大量点状、条状回声,
后极球壁前带状回声。
用药2天后眼部炎症未见好转,
术后第3天于表麻下行左眼玻璃
体腔注药术(头孢他啶+去甲万
古霉素)。此时送检标本培养提
示并未发现细菌或真菌的感染。
然而,第二次注药术后(术后第
5天)检查发现眼部炎症并未消
退,前房仍然大量闪辉,IOL
囊袋内出现灰黄色反光。提示细
菌并未被完全消灭,尤其是晶状
体囊袋内聚集着大量的细菌。
经讨论决定取出IOL,彻底清除
囊袋内聚集的细菌。蒋医生将其
戏称为“端老窝、炸碉堡,实现战
略反攻”。术后第6天对该患者紧
接着实行了局麻下左眼IOL取出+
晶状体囊袋取出+注药术(图2)。

这次“战略反攻手术”难度较大,
术前可预估的风险包括:屈光介
质混浊视野不清、瞳孔粘连影响
操作、后囊已行YAG激光切开可能
导致IOL掉入玻璃体腔、囊袋取出
困难等等。另外,术后是否会出
现视网膜脱离、玻璃体积血等相
关并发症?手术后如此严重的
感染是否能完全得以控制?
术中经过仔细分离粘连的瞳孔,
IOL得以顺利从囊袋中取出,并
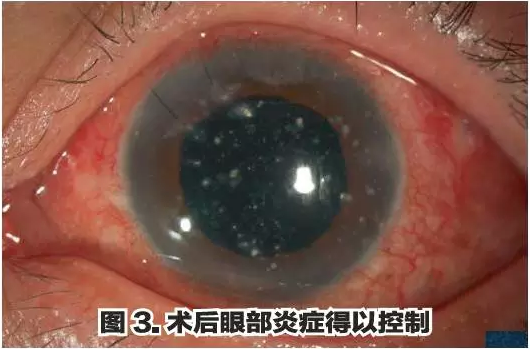
且去除了整个污秽的囊袋。术后
患者主诉视力有提高,角膜水肿
消退,眼部炎症得到迅速控制
(图3)。但是取出的IOL及囊袋送
检细菌、真菌及厌氧菌培养均为
阴性结果
蒋医生最后总结到,白内障术后
慢性感染性眼内炎通常在术后1
月左右发作,痤疮丙酸杆菌、表
皮葡萄球菌以及真菌是常见的致
病原,表现为慢性的虹膜炎或肉
芽肿性葡萄膜炎,外伤和糖尿病
是危险因素。糖尿病患者在内眼
术后容易发生严重的反应性葡萄
膜炎或感染性眼内炎,其感染性
眼内炎特点为屈光介质混、前房
易积脓、易虹膜红变、G+ 凝固
酶阴性球菌多见以及视力预后更
差。另外,当眼内炎多次治疗炎
症不能控制、囊膜菌斑或脓肿、
囊袋污秽、混浊收缩病变重或伴
IOL位置异常时,应行部分或全
部囊膜切除联合IOL取出术[12-13] 。
本例病例中患者有5年糖尿病史,
表现为感染性眼内炎的临床特征,
常规玻切及注药后效果不佳,故
行手术取出IOL和囊袋并送检微
生物培养明确诊断。最后送检微
生物培养未获得阳性结果,推测
可能是实验室培养阴性的感染,
PCR扩增痤疮丙酸杆菌DNA检测
及囊膜菌斑电镜观察也许可以帮
助病原学的诊断。
FILE—X

中国医科大学眼科医院的马立威
医生所汇报的病例披戴神秘面纱,
以“X”命题。该病例为59岁体健男
性,因“右眼被柴禾打伤后眼痛
伴视力下降2月,加重1周”入院。
询问病史该患者右眼受伤后2月
内反复疼痛,均药物治疗(抗生
素、糖皮质激素点眼)后缓解。
入院时患者右眼疼痛明显,查体
右眼视力光感,结膜充血,前房
大量渗出伴下方积脓,晶状体混
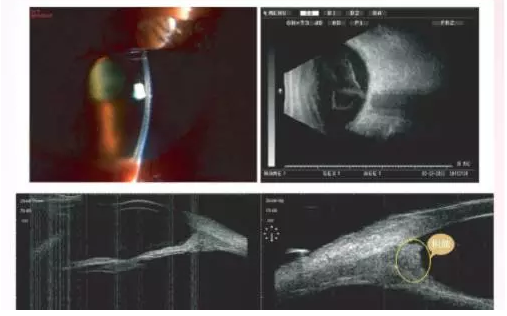
浊,眼底不入,B超示玻璃体大
量混浊,UBM检查发现右眼房角
大量积脓(图4)。
入院诊断为“右眼眼内炎”,但是眼
内炎的性质尚待明确。非感染性
眼内炎中需要考虑晶状体溶解性
眼内炎或玻璃体积血性眼内炎,
但是患者右眼眼压为17 mm Hg,
角膜后KP并非为羊脂状,并不支
持前者。玻璃体长期积血导致的
是以巨噬细胞为主的慢性炎症,
少有前房积脓,也不能解释该病
例的临床表现。因此考虑可能是
感染性眼内炎,该患者2月前的
钝挫伤病史又令人困惑,感染究
竟是内源性还是外源性因素导致?
患者既往体健,内源性缺乏相关
危险因素;如果考虑是外源性感
染,是真菌感染还是细菌感染?
钝力伤的病史是否真实可靠?一
系列的疑问不禁让在场听众纷纷
陷入思考。
该患者入院后局部给予可乐必妥
®滴眼液、普拉洛芬滴眼液以及
阿托品眼膏治疗,并根据眼内
炎治疗规范实行了右眼晶状体切
除联合玻璃体切除术。术中见玻
璃体腔内大量脓白色物质,后部
及下方网膜及睫状体平坦部脓苔
覆盖,大部分周边视网膜血管闭
塞伴白鞘及出血。切除玻璃体后
眼内填充硅油及注入万古霉素+
头孢他啶。患者结膜囊拭子、睫
毛根部拭子、前房水及玻璃体液
均送涂片及培养。
术后患者右眼疼痛明显减轻,视
力提高到手动,角膜轻度水肿,
前房少量纤维素渗出。此时玻璃
体液培养结果提示表皮葡萄球菌
阳性,对左氧氟沙星敏感。给予
患者局部可乐必妥®滴眼液、阿
托品及糖皮质激素类滴眼液治疗
后,患者右眼前房渗出逐渐吸收
好转,眼内炎成功得以控制。术
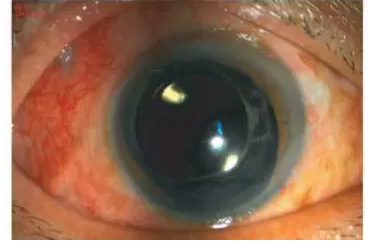
后3月患者右眼病情平稳,予以
硅油取出并睫状沟植入IOL,最
终患者右眼矫正视力达0.6(图5)。
本例钝力伤后导致的较为罕见的
迟发型、感染性眼内炎,其致病
因素可能包括以下几点:(1)
炎症导致的水肿使受伤当时的细小
伤口被忽视而误诊为钝挫伤;(2)
钝挫伤导致的血—房水屏障破坏,
结膜囊内正常菌群感染眼内[14-
15] ;(3)有文献报道年龄相
关性白内障人群手术前眼内房
水表皮葡萄球菌检出率达0.93%
(15/1614),提示正常人房水内
可能存在常驻菌群[16] ;(4)
患者长期不规则抗生素及糖皮质激
素用药史,一定程度上导致了细
菌耐药和机会性感染。
复明路上的连环凶手

浙江大学医学院附属第二医院
朱亚楠医生
2011年11月16日,某当地医院眼
科3例白内障手术患者连续出现
了术后视力下降伴红痛,查体均
有结膜混合充血、角膜水肿、前
房大量纤维素性渗出以及玻璃体
混浊。当地医院眼科主任紧急向
姚克教授电话请教,姚克教授分
析认为,该3名患者可能发生了
白内障术后急性细菌性眼内炎。
根据姚教授的指导,医院紧急对
3名患者进行治疗。其中两名患
者严格按照2010年共识实施了前
房灌洗及玻璃体腔注药(万古霉
素+头孢他啶),局部使用可乐
必妥®滴眼液、妥布霉素眼水
每小时一次频点,全身万古霉素
+头孢他啶静滴。术中严格按照
标准流程送检前房穿刺液进行培
养。而另一名患者因为青霉素链
霉素过敏未使用头孢他啶,而仅
使用万古霉素治疗
2名采用标准方案的患者经治疗
后逐渐好转。而单用万古霉素的
患者病情恶化,出现角膜全层水
肿混浊及全眼积脓。该名患者病
情进展迅速而另外2名患者出现
好转,提示万古霉素对致病菌无
效而头孢他啶敏感,G- 杆菌感染
尤其是绿脓杆菌感染可能性极大!
由于病情千钧一发,该患者被紧
急转院,并急诊行患眼前房冲洗
+玻璃体切除术,术中考虑到该
患者青霉素及链霉素过敏,选用
阿米卡星+万古霉素玻璃体腔注
射,并再次送检前房水标本。术
后给予患者全身左氧氟沙星、万
古霉素及地塞米松静滴,并予以
单人间隔离治疗。然而术后该患
者眼部病情炎症控制不明显,再
次行阿米卡星+万古霉素玻璃体
腔注射。此时,送检标本培养结
果显示绿脓杆菌感染!
由于患者阿米卡星治疗效果并不
理想,再次询问患者药物过敏史,
并予以头孢他啶原液皮试,皮试
结果为阴性。得到这个结果后,
果断予以静脉头孢他啶2 g 每日2
次静滴治疗,后患者眼痛的症状
逐步减轻,但该名患者最终视力
未得到挽回。令人欣慰的是,另
外2名患者由于及时采用了头孢
他啶治疗,最终视力分别为0.5和
0.4,眼部情况良好。
惨痛的教训提醒我们“连环杀手”——
绿脓杆菌杀伤力强,临床中“防大
于治”!反思该事件,感染源从
何而来?考虑到此次为群体性感
染,主要从医源性感染角度出发
,一一排查绿脓杆菌感染的可能。
最终,超声乳化机器的硅胶内管
细菌学培养显示有少量绿脓杆菌
感生长。临床中超乳机器的内管
系统为硅胶材质,快速消毒可能
不能将管道内残余水质中的病原
菌完全消灭。因此,临床中应该
保持超乳硅胶内管的干燥无菌,
尽量准备多套硅胶内管,提前进
行环氧乙烷或者高温高压消毒。
此次连环感染病例中2名患者经
过正确及时的治疗后成功得以保
存视力,也提示我们白内障术后
一旦发生眼内炎,严格按照专家
共识操作是一线临床最有效的武器。

姚克教授总结到,日本筑波大学
眼科的大鹿哲郎教授就白内障术
后眼内炎的预防及应对的最新进
展做了精彩总结和演讲,而三位
国内眼科专家对眼内炎诊疗的临
床病例进行了深入的分析。另外,
姚克教授强调到,眼科医生应重视
2010年发表的“我国白内障术后急
性细菌性眼内炎治疗专家共识”的
应用,帮助白内障术后眼内炎的
诊疗。

参考文献:
1.Jpn J Ophthalmol 2008;52:151-61.
2.Ophthalmology 1996;103:1204-1208.
3.JCRS 1997;23:883-888
4.JCRS 1997;23:1064-1069
5.JCRS 2002;28:2173-2176.
6.J Cataract Refract Surg 2006; 32:407-410.
7.J Jpn Ophthalmol Soc 1996;100:592-598
8.Folia Jpn Ophthal Clinica 2010;3:446-450
9.关于白内障围手术期预防感染措施规范化的专家建议(2013).中华眼科杂志,2013,49(1):76-77
10.ESCRS guidelines on prevention, investigation and management of post operative endophthalmitis, 2007.
11.Endophthalmitis vitrectomy study group. Results of the Endophthalmitis vitrectomy study: A randomized trial of immediate vitrectomy and of intravenous antibiotics for the treatment of postoperative bacterial endophthalmitis . Arch opthalmol, 1995, 113:1479~1496.
12.Roger F steineit.Cataract surgery.Elsevier Pte Ltd.
13.Diaz RI, Sigler EJ, Randolph JC, Calzada JI. Subacute exogenous Rhizoctonia solani endophthalmitis following cataract extraction with intraocular lens implantation. J Cataract Refract Surg. 2013 Oct;39(10):1609-10.
14.S.D. Nicoars, I. Irimescu, T. Cslinici,et al “Outcome and Prognostic Factors for Traumatic Endophthalmitis over a 5-Year Period” Journal of Ophthalmology Volume 2014, Article ID 747015, 7 pages
15.S.D. Nicoars, I. Irimescu, T. Cslinici,et al “Outcome and Prognostic Factors for Traumatic Endophthalmitis over a 5-Year Period” Journal of Ophthalmology Volume 2014, Article ID 747015, 7 pages
16.S.D. Nicoars, I. Irimescu, T. Cslinici,et al “Outcome and Prognostic Factors for Traumatic Endophthalmitis over a 5-Year Period” Journal of Ophthalmology Volume 2014, Article ID 747015, 7 pages
本文转自:国际眼科时讯
更多新闻请点击:


